- Les différentes opérations
 Deux types de réparations peuvent être effectuées :
Deux types de réparations peuvent être effectuées :- La réparation avec prothèse utilisant un tissu synthétique appelé « plaque » ou « filet » est aujourd’hui la référence pour les cures de hernie ou d’éventration.
- La réparation directe sans prothèse expose à un risque augmenté de récidive
Cure de Hernie / Eventration par Coelioscopie
La coelioscopie est une technique mini-invasive et est devenue la technique réalisée le plus fréquemment. Elle permet une diminution des douleurs, une meilleure récupération et un retour plus rapide aux activités quotidiennes. Certaines études scientifiques montrent une supériorité de cette technique par rapport à l'abord direct.
L’intervention est réalisée sous anesthésie générale. Trois petites incisions sont pratiquées sur l’abdomen afin d’introduire une caméra et des instruments pour opérer. La hernie est réintégrée dans l’abdomen puis la prothèse (plaque) est mise en place.
Cette prothèse est située sous les muscles de l’abdomen (on ne peut la sentir), et n’est pas résorbable. La prothèse contient une face enduite de collagène empêchant les intestins de venir se coller sur celle-ci. Cette intervention dure environ 30 minutes et est souvent effectuée en ambulatoire.
Cure de Hernie / Eventration par Voie antérieure
 L’intervention est réalisée sous anesthésie générale dans la majorité des cas.
L’intervention est réalisée sous anesthésie générale dans la majorité des cas.Une incision est pratiquée en regard de la hernie ou de l’éventration, puis la hernie est réintégrée dans l’abdomen. Enfin, la prothèse (plaque) est mise en place. Cette prothèse est située sous les muscles de l’abdomen (on ne peut la sentir), et n’est pas résorbable. Cette intervention dure environ de 30 minutes à 1 heure, et est effectuée dans la grande majorité des cas en ambulatoire.
Pour les éventrations volumineuses, l’intervention peut être plus longue impliquant un séjour plus long, et parfais la mise en place d’un drain abdominal.
- Définition globale d'une Hernie
 Une hernie est due à un relâchement de la paroi musculaire de l’abdomen qui constitue un orifice laissant passer les organes de l’abdomen comme par exemple l’intestin ou le colon.
Une hernie est due à un relâchement de la paroi musculaire de l’abdomen qui constitue un orifice laissant passer les organes de l’abdomen comme par exemple l’intestin ou le colon.
Une hernie se manifeste par un gonflement au niveau de cet orifice qui peut être situé au niveau abdominal (hernie ventrale) ou au niveau de l’aine (hernie inguinale ou crurale).
Une hernie peut survenir spontanément, ou bien après une intervention chirurgicale abdominale dans environ 20% des cas. Dans ce cas on l’appelle éventration.Conséquence et évolution d’une hernie
Une fois constituée, une hernie ne pourra qu’augmenter de taille avec le temps, selon une vitesse variable d’une personne à l’autre.
Dans tous les cas, une guérison naturelle n’existe pas et le traitement est chirurgical.Sans intervention, l’évolution naturelle est une gêne qui va augmenter avec le temps, pouvant devenir douloureuse, notamment lors de la station debout prolongée, l’activité sportive ou le port de charges lourdes…
Pourquoi faut-il opérer une hernie ? Une éventration ?
Une hernie ou une éventration ne guérit jamais sans intervention chirurgicale. Sans intervention, le risque d’une hernie est l’étranglement : le contenu de la hernie (intestin, colon) se coince à l’intérieur de celle ci et ne peut plus rentrer dans l’abdomen. L’étranglement se manifeste par une boule très douloureuse au niveau de la hernie, que l’on ne peut rentrer, responsable d’une occlusion intestinale.
Le contenu de la hernie va donc souffrir très rapidement d’un manque d’apport sanguin, entrainant une occlusion intestinale avec un risque de nécrose et de perforation intestinale en l’absence de traitement en urgence. En cas d’intervention en urgence, le risque de l’opération est plus important : risque de résection de l’intestin, risque de récidive car la réparation ne peut pas toujours être réalisée avec une plaque (prothèse). Les durées d’hospitalisation et de récupération sont aussi allongées.
Lors d’une intervention programmée, l’intervention est souvent réalisée par coelioscopie, et en ambulatoire, permettant un retour rapide aux activités quotidiennes.
Hernies ombilicales et de la ligne blanche et éventrations
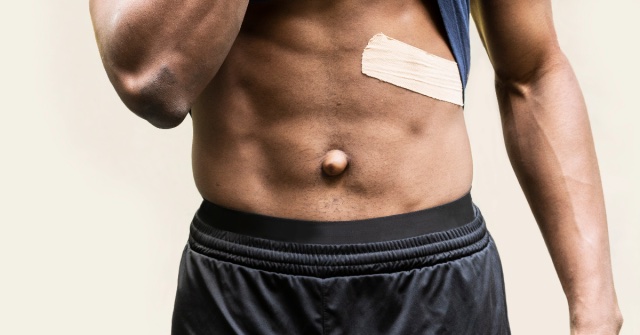 La hernie ombilicale se situe au niveau du nombril, aussi appelé ombilic. Chez l’adulte, elle est dûe à plusieurs causes qui peuvent favoriser son apparition : obésité, tabac, port de charges lourdes répétes, cirrhose du foie, bronchite chronique...
La hernie ombilicale se situe au niveau du nombril, aussi appelé ombilic. Chez l’adulte, elle est dûe à plusieurs causes qui peuvent favoriser son apparition : obésité, tabac, port de charges lourdes répétes, cirrhose du foie, bronchite chronique...La hernie de la ligne blanche est située au milieu de l’abdomen, en général au dessus de l’ombilic. Ses causes sont les mêmes que celles de la hernie ombilicale.
La hernie de Spiegel est plus rare, située sur le coté de l’abdomen, dans le flanc.
Une éventration est une hernie secondaire à une première opération abdominale. Elle est situé en regard d’une cicatrice précédente. Elles sont souvent plus volumineuses, et laissent passer de l’intestin ou du colon au travers des muscles de la paroi abdominale. Elle peut se situer n’ importe où sur le ventre. Une éventration survient plus fréquemment lorsque qu’une complication est survenue lors de la première opération.
Comme pour toute hernie, une intervention chirurgicale est nécessaire pour les traiter. Selon la taille, la localisation et les antécédents chirurgicaux de l’abdomen, plusieurs interventions sont possibles. Les alternatives à l’intervention sont : ne pas traiter l’éventration, avec possibilité de porter une ceinture de contention abdominale, qui ne préviendra pas l’augmentation de taille de l’éventration , mais simplement un meilleur confort.
Dans tous les cas, avant une cure de hernie ventrale ou d’éventration, il est recommandé : une perte de poids en cas d’obésité, un arrêt du tabac 1 mois avant l’opération, sous peine de favoriser une infection ou une récidive de l’éventration.
- Le parcours de soins
Consultation
Le patient est adressé au chirurgien par son médecin traitant ou un autre spécialiste. Il est important d’amener en consultation l’ensemble des courriers et des examens réalisés, mêmes anciens.
Au terme de la consultation, le chirurgien explique au patient sa pathologie, et les différentes possibilités de traitement.
L’ensemble de la stratégie de prise en charge est expliqué en détail : le principe, les risques et complications potentielles d’une intervention sont expliqués également.Le chirurgien remet au patient les examens préopératoires éventuels à réaliser : prise de sang, consultation anesthésique...
Au terme de la consultation, le chirurgien remet au patient une fiche d’information de la SFCD (Société Française de Chirurgie Digestive) et un consentement éclairé à signer.Hospitalisation
Selon les cas, l’intervention est réalisée en ambulatoire ou lors d’une courte hospitalisation. Il est impératif d’avoir apporté l’ensemble du dossier médical pour l’intervention, ainsi que la fiche de consentement à l’intervention signée. Lors de l’admission à la clinique, le patient est installé, puis préparé pour le bloc opératoire où il sera accueilli par les équipes d’anesthésie et de chirurgie.
Intervention chirurgicale
L’intervention dure entre trente minutes et une heure. Il s’agit d’une intervention sans risque vital. Les incisions sont refermées à l’aide d’un fil résorbable et de la colle biologique cutanée ou un pansement autorisant la douche
Période postopératoire
Après quelques heures en salle de réveil, le patient est transféré dans sa chambre. Boissons et alimentation sont reprises le jour de l’intervention, tout comme le lever et la marche. Une fois la visite postopératoire réalisée par le chirurgien et le médecin anesthésiste, le patient pris en charge en ambulatoire peut rentrer à domicile, avec un accompagnant.
Lors des premiers jours postopératoires, le patient peut ressentir une gêne au niveau de la zone opérée, ce qui est normal.
Cette intervention est assez peu douloureuse avec la coelioscopie. En cas d’abord classique, l’ensemble de l’équipe médicale et paramédicale est à l’écoute pour la gestion optimale de la douleur postopératoire (perfusions, pompe antidouleur, etc.).Une ceinture de contention abdominale est nécessaire en cas d'éventration traitée par abord direct.
Retour à domicile et consignes postopératoires
Le patient est autorisé à quitter le service d’hospitalisation après validation par le chirurgien.
En quittant le service, l’infirmière transmettra au patient :
- Les papiers administratifs de sortie,
- le compte-rendu d’hospitalisation et le compte-rendu opératoire,
- les modalités d’un traitement antalgique,
- un arrêt de travail, d’une durée de 1 à 6 semaines selon les cas,
- un bon de transport si nécessaire,
- un rendez-vous de consultation postopératoire et les consignes à suivre.
Consultation postopératoire
La consultation postopératoire permet de s’assurer de l’absence d’anomalie suite à l’opération et vérifier la bonne cicatrisation des plaies et la solidité de la réparation. Elle est réalisée environ 4 semaines après l’intervention.
Au moindre problème postopératoire, il est nécessaire de consulter plus tôt le chirurgien (ou le service des urgences) sans hésiter, afin qu’une éventuelle complication soit détectée et traitée rapidement
- Suites opératoires
Elles sont en général simples.
La cicatrice
En cas de coelioscopie ou d'abord direct, on utilise un fil résorbable passant sous la peau (non visible). La plaie est protégée par de la colle biologique cutanée ou un pansement autorisant la douche dans les deux cas.
La douche est autorisée dès le premier jour postopératoire avec pansement, mais le bain est contre-indiqué jusqu’à la consultation avec le chirurgien, soit 2 semaines minimum.
Activités sportives, port de charges lourdes
Pendant la convalescence, les activités quotidiennes sont autorisées (marcher, faire ses courses, conduire une voiture, rouler à vélo). Une activité sportive soutenue pourra être reprise environ 4 à 6 semaines après l’intervention, de manière progressive sur 1 à 2 semaines. Le port de charges lourdes doit être évité pendant cette même période. Classiquement on limite le port de charges lourdes à 8-10 kg maximum (1 « pack » d’eau).
- Risques et complications potentielles
Les risques sont faibles et dépendent de plusieurs facteurs: liés l’ancienneté et au volume de la hernie, ou liés au patient (traitement par aspirine, anticoagulants, obésité, tabagisme, cirrhose de foie). Certains risques sont communs à tout acte chirurgical abdominal: hémorragie ou infection (moins de 0.5%), plaie d’un viscère (vessie, intestin, vaisseaux), conversion de la coelioscopie en chirurgie classique ouverte.
D’autres risques sont plus spécifiques à la chirurgie des hernies :
- Plaie d’un organe à proximité de la hernie / de l’éventration,
- séromes (petite boule de liquide sous la peau) ou ecchymose (« bleus ») pouvant se situer au niveau de la cicatrice, et diffuser sous la peau (5 à 10 % des cas),
- infections de la prothèse pouvant nécessiter une réintervention pour ablation (moins de 1% des cas),
- ileus : retard à la reprise du transit intestinal (10% des cas),
- douleurs séquellaires, moins fréquentes après coelioscopie (2% des cas),
- récidive de la hernie (2% des cas) ou de l’éventration (10% des cas).
- Liens utiles
> Fiche d'information - Hernies ventrales
> Cure de hernie ou d’éventration post-opératoire de la paroi abdominale antérieure, par cœlioscopie
> Complications postopératoires
> Lignes directrices pour le traitement laparoscopique
